វីរុស papillomavirus របស់មនុស្ស (HPV) ប៉ះពាល់ដល់កោសិកា epithelial និងមានអង្កត់ផ្ចិតភាគល្អិត 55 nm ។លក្ខណៈពិសេសមួយគឺការរីកសាយនៃ epithelium នៃស្បែកក៏ដូចជាភ្នាស mucous ។នៅដំណាក់កាលដំបូង ភ្នាក់ងារបង្ករោគជាធម្មតាប៉ះពាល់ដល់កោសិកា basal នៃ epithelium ដោយជ្រាបចូលទៅក្នុងពួកវាតាមរយៈ microtraumas ។papillomas ដែលត្រូវបានធ្វើមូលដ្ឋានីយកម្មជាធម្មតាត្រូវបានរកឃើញនៅលើស្បែកនៃក, ក្លៀក, ក្រលៀននិងប្រដាប់បន្តពូជ (ជាញឹកញាប់បំផុត), mucosa មាត់និង nasopharynx ។
មេរោគនេះអាចកើតមានច្រើនឆ្នាំដោយគ្មានរោគសញ្ញា។ដើម្បីរកឃើញមេរោគ HPV វិធីសាស្ត្រមីក្រូទស្សន៍អេឡិចត្រុង ឬម៉ូលេគុលកូនកាត់ត្រូវបានប្រើ។
ប្រភេទនៃមេរោគ papillomavirus របស់មនុស្ស
នៅក្នុងមនុស្ស មានមេរោគ HPV ដែលប៉ះពាល់ដល់ភ្នាសរំអិល និងស្បែក។ក្នុងចំណោមចំនួនដ៏ច្រើននៃមេរោគ papillomavirus ប្រភេទដែលមានហានិភ័យ oncogenic ទាប និងខ្ពស់ត្រូវបានសម្គាល់។វាត្រូវបានបង្ហាញថាលក្ខណៈសម្បត្តិ oncogenic ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងសមត្ថភាពក្នុងការបញ្ចូល DNA ទៅក្នុងហ្សែននៃកោសិកាមនុស្ស។
មេរោគត្រូវបានធ្វើឱ្យសកម្មក្នុង 10-20% នៃករណី។អាស្រ័យលើប្រភេទរបស់វា វាអាចនាំឱ្យមានដំបៅស្រាល ឬសាហាវ។មេរោគ HPV ខ្លះមិនកើតមហារីកទេ។ពួកវានាំទៅរកការលេចឡើងនៃ warts និង warts ប្រដាប់បន្តពូជ។ទូទៅបំផុតគឺ HPV 6 និង 11 ។
មេរោគ HPV oncogenes គឺជាអ្នកដែលមានហានិភ័យខ្ពស់ក្នុងការវិវត្តទៅជាដំបៅមហារីក ជាពិសេសនៅលើមាត់ស្បូន ឬរន្ធគូថ។ចំពោះស្បែក មេរោគ HPV 16 និង 18 ក៏ដូចជា 5 និង 8 ដែលអាចនាំអោយកើតមហារីកស្បែកគឺជារឿងធម្មតា។ទម្រង់មហារីកដែលល្បីបំផុតដែលបង្កដោយមេរោគ HPV គឺមហារីកមាត់ស្បូន។ប៉ុន្តែបុរសក៏អាចឆ្លងមេរោគ papillomavirus ផងដែរ ដែលក្នុងករណីដ៏អាក្រក់បំផុតបណ្តាលឱ្យកើតមហារីកលិង្គ ឬរន្ធគូថ។
ជារឿយៗស្ត្រីជួបប្រទះនឹងវីរុស HPV 16 - នេះគឺជាទម្រង់មួយដែលប៉ារ៉ាស៊ីតក្នុងពោះវៀនត្រូវបានគេសង្កេតឃើញ ពោលគឺនៅខាងក្រៅក្រូម៉ូសូមកោសិកា (ស្លូតបូត)។មេរោគ HPV 18 មានហានិភ័យខ្ពស់ក្នុងការវិវត្តទៅជាមហារីក - ដុំសាច់ស្លូតបូតត្រូវបានបង្កើតឡើងដំបូង ដែលបន្ទាប់ពីពេលខ្លះវាប្រែក្លាយទៅជាមហារីក។Virions ក្នុងករណីនេះមានទំហំតូច (រហូតដល់ 30 nm) ។
- neoplasms នៃមាត់ស្បូន;
- រោគវិទ្យារាតត្បាតឬមុនរាតត្បាត;
- ឬសក្នុងប្រដាប់បន្តពូជនៃផ្លូវទឹកនោមនិងប្រដាប់បន្តពូជ។
លក្ខណៈពិសេសនៃការឆ្លង

មេរោគ papillomavirus របស់មនុស្សគឺឆ្លងខ្លាំង។ជាធម្មតាវាត្រូវបានបញ្ជូនតាមរយៈការប៉ះផ្ទាល់ ស្បែកទៅស្បែក ឬភ្នាសរំអិលទៅកាន់ភ្នាសរំអិល ជាមួយនឹងអ្នកដែលមានមេរោគ។ចំពោះការឆ្លងមេរោគប្រដាប់បន្តពូជ នេះច្រើនតែកើតឡើងអំឡុងពេលរួមភេទតាមទ្វារមាស ឬតាមមាត់។ការមានដៃគូផ្លូវភេទមួយចំនួនធំ ឬជំងឺកាមរោគផ្សេងទៀត (ជំងឺឆ្លងតាមការរួមភេទ) បង្កើនហានិភ័យ។ការឆ្លងដោយប្រយោលតាមរយៈវត្ថុ សម្លៀកបំពាក់ដែលមានមេរោគ ឬក្រណាត់គ្រែក៏អាចធ្វើទៅបានដែរ ប៉ុន្តែកម្រមានណាស់។
ក្នុង 7% នៃករណី ការចម្លងមេរោគពីម្តាយទៅកូនអាចកើតឡើងក្នុងអំឡុងពេលសម្រាលកូន នៅពេលដែលការឆ្លងមានសកម្មភាព។ហានិភ័យកើនឡើងដល់ 40% ប្រសិនបើឆ្លងមេរោគ HPV 16 ឬ 18 ។
ដោយការជ្រៀតចូលទៅក្នុង epithelium ដោយបំពានលើភាពសុចរិតរបស់វា ការឆ្លងមេរោគ papillomavirus ជំរុញការលូតលាស់នៃស្រទាប់ខាងក្រោមនៃកោសិកា epithelial ក្នុងទម្រង់ជា condylomas ឬ warts ។ទម្រង់នៃជំងឺនេះឆ្លងហើយឆាប់ឆ្លងទៅអ្នកដទៃ។តាមក្បួនមួយ warts និង condylomas មិនបណ្តាលឱ្យ metastases ហើយជារឿយៗបាត់ទៅវិញដោយឯកឯង។
រោគសញ្ញា HPV
រយៈពេលភ្ញាស់មានរយៈពេលរហូតដល់ 9 ខែ (ជាមធ្យម 3 ខែ) ។មេរោគ HPV អាចមានវត្តមាននៅក្នុងខ្លួនដោយគ្មានរោគសញ្ញាច្បាស់លាស់។មេរោគអាចរកមិនឃើញរាប់ខែ ឬច្រើនឆ្នាំ។សូម្បីតែនៅដំណាក់កាលនេះវាឆ្លង។
ឬសនៅលើស្បែកជាធម្មតាកើតឡើងជាក្រុម និងកើនឡើងជាលំដាប់នៅពេលដែលកោស។ទម្រង់ធម្មតាបំផុតពីរនៃ papillomas គឺពណ៌ប្រផេះ រឹង លើកឡើងជាមួយនឹងផ្ទៃខូច (ឬសធម្មតា) ឬសំប៉ែត និងក្រហម (ឬសសំប៉ែត)។ឬសឆ្អឹងខ្នងកើតឡើងនៅលើបាតជើង ឬកែងជើង លូតលាស់ខាងក្នុង ហើយជារឿយៗមានការឈឺចាប់។
- ឬសក្នុងប្រដាប់បន្តពូជ។ដុំពកស្លេក ឬក្រហម ដែលច្រើនតែលេចឡើងជាក្រុម និងកើតឡើងនៅលើ labia ទ្វារមាស លិង្គ បង្ហួរនោម ប្រឡាយរន្ធគូថ និងរន្ធគូថ។ពួកវាឆ្លងខ្លាំង។
- condylomas ផ្ទះល្វែង។ពួកវាលេចឡើងក្នុងទម្រង់ជាថ្នាំងសំប៉ែត ហើយត្រូវបានរកឃើញជាចម្បងលើសរីរាង្គប្រដាប់បន្តពូជស្ត្រី។ពួកគេបង្កើនហានិភ័យនៃការវិវត្តទៅជាជំងឺមហារីក។
- Condylomas យក្ស (ដុំសាច់ Buschke-Levenshtein) ។ពួកវាលូតលាស់ទៅជាទ្រង់ទ្រាយធំបំផ្លាញជាលិកាជុំវិញ។ក្នុងករណីកម្រ ពួកវាអាចខូចគុណភាព និងនាំឱ្យកើតមហារីកកោសិកា squamous ។
ការឆ្លងនៃភ្នាសរំអិលនៅក្នុងផ្លូវដង្ហើមខាងលើក៏អាចធ្វើទៅបានដែរ។ត្របកភ្នែកអាចនឹងរងការប៉ះពាល់ ដែលជាលទ្ធផលមានការលូតលាស់ពណ៌ផ្កាឈូក។
វាពិបាកជាងក្នុងការរកឃើញវគ្គ asymptomatic ដែលវេជ្ជបណ្ឌិតអាចមើលឃើញបានតែដោយមានជំនួយពីមធ្យោបាយជំនួយដូចជាអាស៊ីតអាសេទិក (បណ្តាលឱ្យមានពណ៌ឬស) ឬមីក្រូទស្សន៍។
លើសពីនេះ មេរោគក៏អាចចូលស្នាក់នៅក្នុងកោសិកាដោយមិនមានការផ្លាស់ប្តូរជាលិកា។បន្ទាប់មកពួកគេនិយាយអំពីការឆ្លងមេរោគមិនទាន់ឃើញច្បាស់ ពោលគឺវត្តមានរបស់ភ្នាក់ងារបង្កជំងឺ ប៉ុន្តែមិនមានរោគសញ្ញាអ្វីឡើយ។នៅពេលដែលឆ្លងមេរោគ ដំណាក់កាលនេះអាចមានរយៈពេលពីច្រើនសប្តាហ៍ទៅច្រើនខែ។
ផលវិបាកដែលអាចកើតមាន
នៅពេលដែលឆ្លងមេរោគ មេរោគបានជ្រាបចូលទៅក្នុងកោសិកានៃជាលិកាភ្ជាប់នៃស្បែក និងភ្នាស mucous តាំងលំនៅនៅក្នុងស្នូលនៃរចនាសម្ព័ន្ធកោសិកា និងគុណនៅទីនោះ។ជាធម្មតា ការឆ្លងមេរោគ HPV បែបនេះមិនមាននរណាកត់សម្គាល់ និងជាសះស្បើយដោយខ្លួនឯងដោយគ្មានផលវិបាក ចាប់តាំងពីប្រព័ន្ធភាពស៊ាំអាចប្រយុទ្ធប្រឆាំងនឹងមេរោគដោយជោគជ័យ។
ទោះយ៉ាងណាក៏ដោយ ប្រភេទខ្លះនៃមេរោគ HPV បង្កើតការផ្លាស់ប្តូរស្បែកដែលហៅថាការលូតលាស់។ទម្រង់ដែលអាចកើតមានរួមមាន ឬសក្នុងប្រដាប់បន្តពូជ ឬ condylomas និង papillomas ដែលអាចប៉ះពាល់ ឧទាហរណ៍ មុខ ដៃ ឬជើង។
ការផ្លាស់ប្តូរជាលិកាដែលបង្កឡើងភាគច្រើនគឺស្លូតបូត ប៉ុន្តែក៏អាចធ្វើឱ្យខូចទ្រង់ទ្រាយ និងនាំឱ្យកើតមហារីកផងដែរ។ជាឧទាហរណ៍ ជំងឺមហារីកអាចកើតមានឡើងជាច្រើនទសវត្សរ៍បន្ទាប់ពីការឆ្លងមេរោគ HPV ។មហារីកប្រដាប់បន្តពូជស្ត្រីខាងក្រៅ (មហារីកទ្វារមាស និងទ្វារមាស) មហារីករន្ធគូថ មហារីកលិង្គ និងមហារីកមាត់ និងបំពង់ក (ដុំសាច់ក្បាល និងក) ក៏អាចកើតមានដែរ។
ការបង្កើតរោគវិនិច្ឆ័យ

ការធ្វើតេស្តរកការឆ្លងមេរោគ HPV ត្រូវបានអនុវត្តចំពោះស្ត្រីដែលជាផ្នែកមួយនៃការទៅជួបគ្រូពេទ្យរោគស្ត្រី។ក្នុងអំឡុងពេលពិនិត្យរោគស្ត្រី ការធ្វើកោសល្យវិច័យត្រូវបានយកចេញពីស្រទាប់ខាងក្នុងនៃមាត់ស្បូន នេះហៅថា ការធ្វើតេស្ត Papanicolaou (ការពិនិត្យកោសិការ)។សម្ភារៈលទ្ធផលត្រូវបានសិក្សាសម្រាប់ការផ្លាស់ប្តូរជាលិកាដើម្បីកំណត់លក្ខខណ្ឌមុនមហារីក។
លើសពីនេះ ការធ្វើតេស្ត HPV អាចត្រូវបានអនុវត្ត ដែលក្នុងនោះសម្ភារៈកោសិកាពីភ្នាសរំអិល ឬសំណាកជាលិកាត្រូវបានធ្វើតេស្តនៅក្នុងមន្ទីរពិសោធន៍សម្រាប់វត្តមាននៃមេរោគមួយចំនួន។ទោះជាយ៉ាងណាក៏ដោយ នេះគ្រាន់តែបញ្ជាក់ថាតំបន់ដែលរងផលប៉ះពាល់ត្រូវបានឆ្លង ប៉ុន្តែមិនបានធ្វើសេចក្តីថ្លែងណាមួយអំពីថាតើការផ្លាស់ប្តូរជាលិកាបានកើតឡើងនោះទេ។ដូច្នេះ ការធ្វើតេស្ត HPV មានអត្ថន័យ ជាពិសេសនៅពេលរួមបញ្ចូលជាមួយការធ្វើតេស្ត Pap ហើយអាចជួយរកឃើញមុនគេនៃជំងឺមហារីកនៅដំណាក់កាលដំបូង។
ប្រសិនបើការធ្វើតេស្តមានភាពវិជ្ជមាន វាគ្មានហេតុផលសម្រាប់ការព្រួយបារម្ភនោះទេ ចាប់តាំងពីការឆ្លងមេរោគមិនតែងតែនាំទៅរកជំងឺមហារីក។ការពិនិត្យជាទៀងទាត់ត្រូវបានណែនាំដើម្បីរកមើលការផ្លាស់ប្តូរជាលិកានៅដំណាក់កាលដំបូង។ផ្ទុយទៅវិញ លទ្ធផលតេស្តអវិជ្ជមានមិនបង្ហាញថាតើមានការឆ្លងពីមុនដែលរាងកាយបានប្រយុទ្ធដោយជោគជ័យនោះទេ។
ចំពោះបុរស ពុំមានការពិនិត្យបង្ការ ដែលការធ្វើតេស្តនេះត្រូវធ្វើជាប្រចាំនោះទេ។ប្រសិនបើមានជំងឺមហារីកនៅពីក្រោម ការធ្វើតេស្តដុំសាច់អាចកំណត់ថាតើការឆ្លងមេរោគ HPV គឺជាដុំសាច់មហារីកឬអត់។
វិធីសាស្ត្រ DNA ពិសេសក៏ត្រូវបានប្រើក្នុងការធ្វើរោគវិនិច្ឆ័យមន្ទីរពិសោធន៍ផងដែរ ដូចជា PCR ពេលវេលាពិត។ឬស Anogenital ដែលបង្កឡើងដោយ HPV ប្រភេទ 6 និង 11 ត្រូវបានរកឃើញយ៉ាងងាយស្រួលក្នុងអំឡុងពេលពិនិត្យរោគស្ត្រី។
វិធីព្យាបាលវីរុស papillomavirus របស់មនុស្ស

ក្នុងករណីភាគច្រើន ជំងឺនេះមិនត្រូវការការព្យាបាលទេ ព្រោះវាបាត់ទៅវិញដោយខ្លួនឯង ហើយបន្ទាប់មកមេរោគមិនត្រូវបានរកឃើញទៀតទេ។ទោះជាយ៉ាងណាក៏ដោយ ប្រសិនបើនេះមិនមែនជាករណីទេ ការឆ្លងអាចមានរយៈពេលវែង និងបន្តកើតមានជាច្រើនខែ ឬច្រើនឆ្នាំ។
មកទល់នឹងពេលនេះ គ្មានវិធីសាស្រ្តណាមួយនៃឥទ្ធិពលជាប្រព័ន្ធលើមេរោគនេះដែលអាចបំផ្លាញវាបានទាំងស្រុងនោះទេ។ទោះជាយ៉ាងណាក៏ដោយ ការព្យាបាលឬសដែលមានស្រាប់ជួយកាត់បន្ថយចំនួនមេរោគ ដូច្នេះក្នុងករណីជាច្រើន ប្រព័ន្ធភាពស៊ាំអាចប្រយុទ្ធប្រឆាំងនឹងមេរោគដែលនៅសេសសល់ ហើយអាចកម្ចាត់វាបាន។ក្នុងករណីខ្លះ ភ្នាក់ងារបង្កជំងឺអាចរស់រានមានជីវិត ហើយអាចបណ្តាលឱ្យមានរោគសញ្ញានៃជំងឺម្តងហើយម្តងទៀត។
- ឬសក្នុងប្រដាប់បន្តពូជ អាចត្រូវបានព្យាបាលដោយថ្នាំដែលបង្កើតដោយអាស៊ីត salicylic សម្រាប់លាបលើស្បែក។
- ការព្យាបាលដោយប្រើ Cryotherapy ក៏ជាវិធីសាស្រ្តមួយដែលត្រូវបានប្រើជាញឹកញាប់សម្រាប់ HPV ។ក្នុងករណីនេះ wart ត្រូវបានដុតដោយត្រជាក់ដោយប្រើអាសូតរាវ។
- ឡាស៊ែរ ឬការឆក់អគ្គិសនីគឺជាវិធីសាស្ត្រដែលត្រូវបានប្រើស្មើៗគ្នា។
ចំពោះជំងឺមហារីកដែលបណ្តាលមកពី HPV ការព្យាបាលគឺពិបាកជាង។ចំពោះមហារីកមាត់ស្បូន ជារឿយៗគេគួរតែយកស្បូនចេញ រៀងគ្នាផ្នែកខាងលើនៃទ្វារមាស និងអូវែ។នេះអាចត្រូវបានបន្ថែមជាមួយនឹងការព្យាបាលដោយវិទ្យុសកម្មដើម្បីលុបបំបាត់លទ្ធភាពនៃការកើតឡើងវិញ។មហារីកផ្សេងទៀតដែលបង្កឡើងដោយមេរោគ HPV ត្រូវបានព្យាបាលជាញឹកញាប់បំផុតជាមួយនឹងការព្យាបាលតាមគោលដៅ ដូចជាការព្យាបាលដោយវិទ្យុសកម្ម ឬការព្យាបាលដោយគីមី។
គួរចងចាំថាប្រតិបត្តិការនេះមិនមែនជាដំណោះស្រាយរ៉ាឌីកាល់ទេ ប៉ុន្តែគ្រាន់តែដោះស្រាយបញ្ហាកែសម្ផស្សប៉ុណ្ណោះ ព្រោះបន្ទាប់ពីដកចេញមេរោគអាចនៅតែមាននៅក្នុងជាលិកាជុំវិញ ហើយ condylomas អាចលេចឡើងម្តងទៀត។
ការការពារការឆ្លងមេរោគ
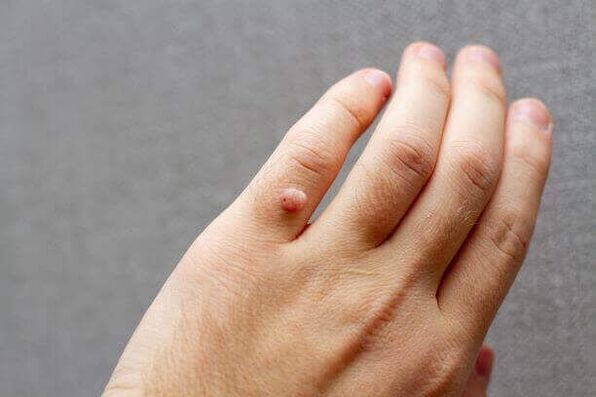
មានការចាក់វ៉ាក់សាំងចំនួនពីរ៖ វ៉ាក់សាំងទ្វេរដងប្រឆាំងនឹង HPV 16 និង 18 និងវ៉ាក់សាំងបួនជ្រុងប្រឆាំងនឹង HPV 6, 11, 16 និង 18 ។ ការចាក់វ៉ាក់សាំងត្រូវបានណែនាំសម្រាប់ក្មេងស្រីទាំងអស់ដែលមានអាយុចាប់ពី 14 ឆ្នាំឡើងទៅ។
ការចាក់ថ្នាំបង្ការមិនការពារប្រឆាំងនឹងមេរោគ HPV គ្រប់ប្រភេទទេ។ដូច្នេះ ស្ត្រីទាំងអស់ដែលមានអាយុពី 25 ទៅ 65 ឆ្នាំ ទោះបីជាចាក់វ៉ាក់សាំងក៏ដោយ ក៏ត្រូវបានណែនាំអោយធ្វើការពិនិត្យជាប្រចាំ។
ការរកឃើញទាន់ពេលវេលា និងការដកយកចេញទាំងស្រុងនៃ condylomas កាត់បន្ថយហានិភ័យនៃជំងឺ។ប្រសិទ្ធភាពនៃការប្រើប្រាស់ស្រោមអនាម័យដើម្បីការពារប្រឆាំងនឹងការចម្លងនៃការឆ្លងមេរោគអាចកាត់បន្ថយហានិភ័យនៃការវិវត្តទៅជាជំងឺនេះយ៉ាងខ្លាំង។មធ្យោបាយដ៏ជោគជ័យបំផុតក្នុងការបង្ការ និងព្យាបាលដំណាក់កាលដំបូងនៃជំងឺដែលបណ្តាលមកពីការឆ្លងមេរោគនេះគឺវ៉ាក់សាំង polyvalent ជាក់លាក់។
ហេតុអ្វីបានជា warts plantar លេចឡើងនិងវិធីសាស្រ្តនៃការព្យាបាល
warts គឺជាដំបៅស្បែកដែលលេចឡើងក្នុងទម្រង់ជាទម្រង់មូលពិសេសដែលលេចចេញពីលើផ្ទៃ។ពួកវាកើតឡើងដោយសារមេរោគជាក់លាក់។
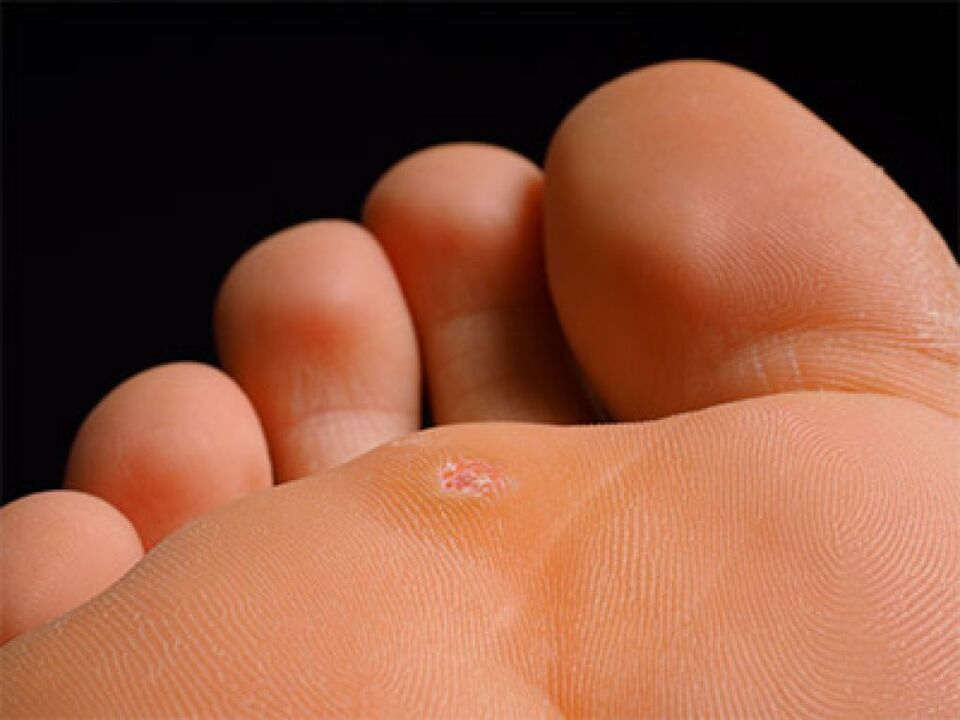
ទម្រង់ទាំងនេះជារឿយៗបណ្តាលឱ្យមិនស្រួលរាងកាយដោយសារតែទីតាំងរបស់វា។សូម្បីតែបន្ទាប់ពីការព្យាបាលពួកគេមានទំនោរនឹងកើតឡើងវិញ។
ប្រភេទនិងហេតុផល
មាន warts ជាច្រើនប្រភេទ ពួកគេត្រូវបានចាត់ថ្នាក់តាមលក្ខណៈមួយចំនួន៖
- សាមញ្ញ។ពួកវាកើតឡើងនៅលើផ្នែកដែលលាតត្រដាងនៃរាងកាយ ដៃ ជើង មុខ និងស្បែកក្បាល។ពួកវាជាធម្មតាមិនមានគ្រោះថ្នាក់ទេ ប៉ុន្តែពួកគេមិនមានសោភ័ណភាព និងអាចកើនឡើងយ៉ាងឆាប់រហ័ស ដែលប៉ះពាល់ដល់តំបន់ធំនៃស្បែក។ពួកគេត្រូវបានរៀបចំដូចជានៅក្នុង "គ្រួសារ" ។
- ចំការ។ការធ្វើមូលដ្ឋានីយកម្មរបស់ពួកគេគឺនៅលើជើងទាំងស្រុង។បណ្តាលឱ្យមិនស្រួលនៅពេលដើរ។
មូលហេតុចម្បងគឺការឆ្លងមេរោគ papillomavirus របស់មនុស្សដែលប៉ះពាល់ដល់ភ្នាស mucous និងស្បែក។
មេរោគ HPV
នេះគឺជាមេរោគមួយក្នុងចំណោមមេរោគទូទៅបំផុតនៅលើផែនដី។ការឆ្លងអាចកើតឡើងតាមវិធីជាច្រើន៖
- ទំនាក់ទំនងនិងគ្រួសារ (តាមរយៈការប៉ះ);
- ផ្លូវភេទ (ប្រដាប់បន្តពូជ, រន្ធគូថ, មាត់ - ប្រដាប់បន្តពូជ);
- ក្នុងការសម្រាលកូនពីម្តាយទៅកូន។
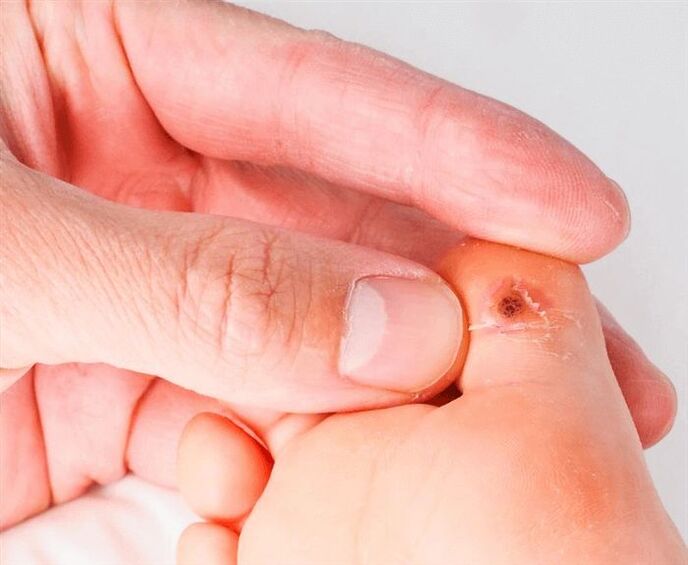
រយៈពេលនៃការវិវត្តន៍នៃជំងឺមានចាប់ពីច្រើនសប្តាហ៍ដល់រាប់សិបឆ្នាំ នេះត្រូវបានពន្យល់ដោយការពិតដែលថាមេរោគប្រហែលជាមិនបង្ហាញខ្លួនវាក្នុងរយៈពេលយូរនោះទេ ប៉ុន្តែនៅពេលដែលភាពស៊ាំចុះខ្សោយបន្តិច ការលូតលាស់ក៏លេចឡើងភ្លាមៗ។ ស្បែកនិង / ឬភ្នាសរំអិល។គ្រោះថ្នាក់ចម្បងនៃជំងឺនេះគឺថាប្រភេទមួយចំនួននៃមេរោគ HPV ទំនងជាបណ្តាលឱ្យមានការបង្កើតដុំសាច់សាហាវ (មហារីកស្បែក ឬភ្នាសរំអិល)។ដើម្បីឱ្យប្រាកដថាជំងឺនេះនឹងមិននាំទៅរកការបង្កើតដុំសាច់នោះ ចាំបាច់ត្រូវឆ្លងកាត់ការពិនិត្យដោយវេជ្ជបណ្ឌិត និងមិនមែនប្រើថ្នាំដោយខ្លួនឯងនោះទេ។
រោគសញ្ញានិងប្រភេទនៃឬសនៅលើជើង
wart plantar លេចឡើងជាការក្រាស់ដូច callus ជាមួយនឹងស្រទាប់ stratum corneum នៃស្បែក។វារំខានដល់ការដើរនិងបណ្តាលឱ្យឈឺចាប់។ស្ថានភាពអកម្មត្រូវបានកំណត់ដោយការបន្តពូជយឺតមិនឈានដល់ stratum corneum នៃ epithelium ដូច្នេះស្ថានភាពនេះមិនបង្ហាញខ្លួនវាខាងក្រៅទេ។
ស្ថានភាពសកម្មត្រូវបានកំណត់លក្ខណៈដោយការពិតដែលថាវីរុសវិវឌ្ឍន៍យ៉ាងឆាប់រហ័សហើយការកើនឡើងដល់ស្រទាប់ខាងលើនៃអេពីដេមីបង្ហាញខ្លួនឯងនៅក្នុងរោគសញ្ញាជាច្រើន។wart plantar ត្រូវបានគេហៅផងដែរថា wart spinous wart មាន់។មេរោគចូលក្នុងអំឡុងពេលប៉ះពាល់ស្បែកតាមរយៈការកាត់ និងសំណឹកនៅស្រទាប់ខាងក្រៅនៃស្បែក៖
- ដំបូង papule ពណ៌លឿងប្រផេះតូចមួយដែលមានផ្ទៃមិនស្មើគ្នាលេចឡើង។
- បន្តិចម្ដងៗធាតុតូចៗក្លាយទៅជាក្រាស់ហើយទទួលបានពណ៌កខ្វក់។
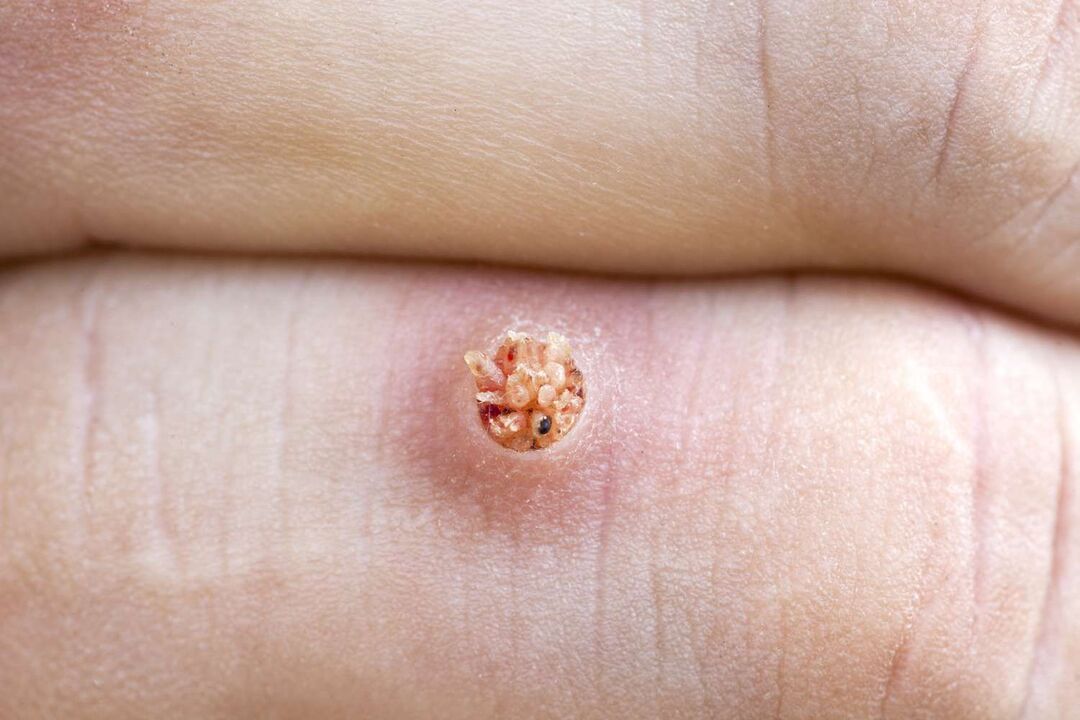
ពីខាងក្នុង wart plantar មើលទៅដូចជា papillae ដែលមានទំហំខុសៗគ្នាជាមួយនឹងពណ៌ផ្កាឈូក។នាវា capillary បន្ថែមបង្កើតនៅទីនោះ ដែលបណ្តាលឱ្យហូរឈាម ប្រសិនបើអ្នកចាប់ឬស។
ការយកចេញនៃ warts plantar
វាគឺមានតំលៃព្យាបាល wart plantar ប្រសិនបើ:
- មានអារម្មណ៍ឈឺចាប់។
- wart កំពុងហូរឈាម។
- មានចំណុចនៅលើវា។
- wart កើនឡើងយ៉ាងឆាប់រហ័សនៅក្នុងទំហំ។
មានវិធីព្យាបាលជាច្រើន។មួយក្នុងចំណោមពួកគេគឺ cryodestruction ។អត្ថន័យនៃវិធីសាស្រ្តគឺថា wart ត្រូវបានប៉ះពាល់ទៅនឹងអាសូតរាវនៅសីតុណ្ហភាពដក 196 ដឺក្រេ។តំបន់ដែលរងផលប៉ះពាល់ដោយមេរោគត្រូវបានកក ហើយ wart ត្រូវបានយកចេញ។
វិធីសាស្រ្តធម្មតានិងឈ្លានពាននៃការប៉ះពាល់ត្រូវបានប្រើ។ជាមួយនឹងវិធីសាស្រ្តឈ្លានពានអាសូតត្រូវបានអនុវត្តរយៈពេលពីរបីវិនាទីយូរជាងនេះប៉ុន្តែវិធីសាស្ត្រនេះកាន់តែឈឺចាប់។វាជាការសំខាន់ក្នុងការកត់សម្គាល់ថាប្រសិនបើ wart មួយលេចឡើងហើយមានលើសពីប្រាំមួយខែនោះប្រសិទ្ធភាពនៃការ cryodestruction ត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំងហើយអត្ថន័យនៃប្រតិបត្តិការបែបនេះក៏បាត់ផងដែរ។
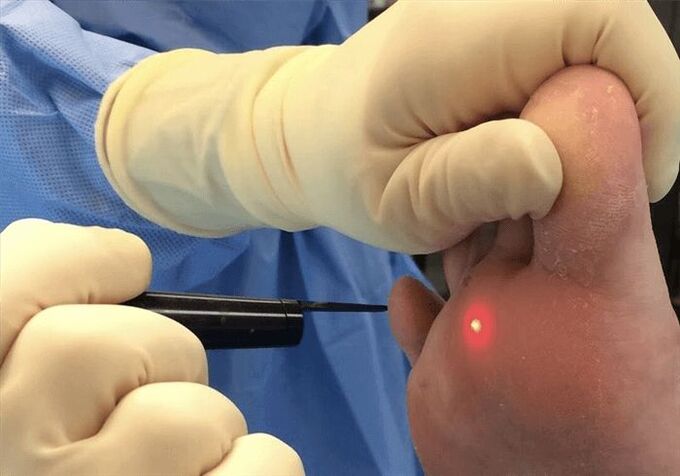
បន្ទាប់ពីយក wart plantar ចេញដោយប្រើអាសូតរាវ អ្នកគួរតែធ្វើតាមការណែនាំមួយចំនួន៖
- ពងបែកដែលនៅសេសសល់នៅកន្លែងនៃ wart មិនអាចបើកបានទេ។
- ដើម្បីជៀសវាងការខូចខាតមេកានិច ប្រើបង់រុំមាប់មគ ជាជាងម្នាងសិលា។
- ព្យាបាលតំបន់ដែលរងផលប៉ះពាល់ដោយជាតិអាល់កុល salicylic 2% ពីរដងក្នុងមួយថ្ងៃ;
- ព្យាយាមការពារទឹកមិនឱ្យចូលទៅក្នុងតំបន់ដែលរងផលប៉ះពាល់។
វិធីសាស្រ្តមួយទៀតគឺការ coagulation ឡាស៊ែរ។នេះគឺជាវិធីសាស្រ្តមួយក្នុងចំណោមវិធីសាស្រ្តទូទៅបំផុតសម្រាប់ការយកចេញឬស។ប្រព័ន្ធឡាស៊ែរភាគច្រើនត្រូវបានបំពាក់ដោយប្រព័ន្ធត្រជាក់ពិសេស។ដូច្នេះនីតិវិធីកើតឡើងជាមួយនឹងការមិនស្រួលតិចតួចនិងមិនអនុញ្ញាតឱ្យមានការរលាក, ចាប់តាំងពីឡាស៊ែរមានលក្ខណៈសម្បត្តិ antiseptic ។លើសពីនេះទៅទៀតនេះគឺជាវិធីសាស្រ្តមិនទាក់ទង។
មានវិធីជាច្រើន៖
- ឡាស៊ែរកាបូនឌីអុកស៊ីត (CO2) ។ការព្យាបាលក្នុងករណីនេះកើតឡើងដោយប្រើពន្លឺអ៊ីនហ្វ្រារ៉េដ។វិធីសាស្រ្តនេះគឺមានប្រសិទ្ធភាព 70% ប៉ុន្តែការធ្លាក់ចុះគឺថាជាលិកាដែលមានសុខភាពល្អក៏អាចខូចផងដែរ។
- ឡាស៊ែរ Erbium ។វិធីសាស្ត្រព្យាបាលនេះប្រើរលកខ្លីជាង ដែលកាត់បន្ថយលទ្ធភាពនៃស្លាកស្នាមក្រោយការវះកាត់។ប្រសិទ្ធភាពគឺ 75% ជាធម្មតា។
- ឡាស៊ែរលាបពណ៌។ជាមួយនឹងវិធីសាស្រ្តនៃការប៉ះពាល់នេះការបំផ្លិចបំផ្លាញបឋមនៃ capillaries dilated នៅក្នុង wart និងការរំញោចនៃប្រព័ន្ធភាពស៊ាំដែលរួមចំណែកដល់ការព្យាបាលប្រកបដោយប្រសិទ្ធភាព។ប្រសិទ្ធភាពនៃការព្យាបាលគឺប្រហែល 95% ។
បន្ទាប់ពីការព្យាបាលដោយឡាស៊ែរ សំបកបង្កើតឡើងនៅលើតំបន់ដែលមានបញ្ហា ដែលបាត់ដោយខ្លួនឯងក្នុងរយៈពេលប្រាំពីរទៅដប់ថ្ងៃ។អនុសាសន៍សម្រាប់វិធីសាស្រ្តនៃការព្យាបាលនេះគឺដូចគ្នាទៅនឹងបន្ទាប់ពីការប៉ះពាល់នឹងអាសូត - ជៀសវាងការខូចខាតមេកានិចនិង ingress នៃទឹក។
មធ្យោបាយបន្ទាប់ដើម្បីយក warts គឺ electrocoagulation ។ក្នុងករណីនេះចរន្តប្រេកង់ខ្ពស់ត្រូវបានអនុវត្តទៅ wart ។ការព្យាបាលត្រូវបានអនុវត្តក្រោមការប្រើថ្នាំសន្លប់ក្នុងមូលដ្ឋាន។ការប៉ះពាល់ wart ទៅនឹងសីតុណ្ហភាពខ្ពស់នាំទៅដល់ការហួតនៃកោសិកាដែលរងផលប៉ះពាល់ដោយវីរុស papilloma ។អត្ថប្រយោជន៍មួយទៀតនៃវិធីសាស្រ្តនេះគឺថាការធ្វើឱ្យសរសៃឈាមការពារការហូរឈាម។បន្ទាប់ពីការវះកាត់ សំបកមួយបង្កើតនៅលើតំបន់ដែលរងផលប៉ះពាល់នៃស្បែក ដែលបាត់ក្នុងរយៈពេលពី 7 ទៅ 10 ថ្ងៃ។
ឬសដូងបាតអាចត្រូវបានព្យាបាលដោយការវះកាត់ដោយផ្ទាល់។ក្នុងករណីនេះ ការកាត់ចេញកើតឡើងក្រោមការប្រើថ្នាំសន្លប់ក្នុងមូលដ្ឋាន បន្ទាប់មកដេរត្រូវបានអនុវត្ត។បន្ទាប់ពីការវះកាត់វេជ្ជបណ្ឌិតនឹងចេញវេជ្ជបញ្ជាមួយចំនួន។ដូច្នេះ វាត្រូវបានណែនាំដើម្បីការពារទឹក និងសាប៊ូមិនឱ្យចូលទៅក្នុងតំបន់ដែលរងផលប៉ះពាល់ មិនត្រូវហែកសំបកជាលទ្ធផលនោះទេ ហើយត្រូវព្យាបាលតំបន់ដែលរងផលប៉ះពាល់ដោយថ្នាំសំលាប់មេរោគក្នុងរយៈពេល 7-10 ថ្ងៃដំបូង។
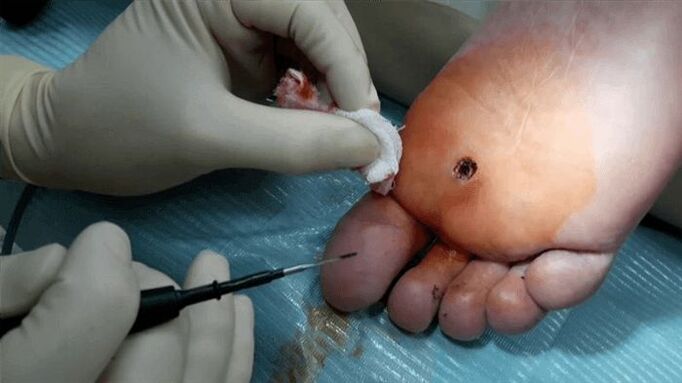
សម្រាប់ប្រភេទនៃប្រតិបត្តិការនីមួយៗមាន contraindications ជាក់លាក់។ដូច្នេះ វានឹងមិនអាចធ្វើប្រតិបត្តិការបានទេ ប្រសិនបើមានដូចខាងក្រោម៖
- មានផ្ទៃពោះ;
- ជំងឺទឹកនោមផ្អែម;
- ដុំសាច់សាហាវនៅក្នុងខ្លួន;
- ការឆ្លងនិងការរលាកនៅជុំវិញ wart;
- ភាពធ្ងន់ធ្ងរនៃជំងឺអ៊ប៉ស;
- សីតុណ្ហភាពកើនឡើង។
ប្រសិនបើសម្ពាធឈាមរបស់អ្នកឡើងខ្ពស់ នីតិវិធីក៏គួរតែត្រូវបានពន្យារពេលផងដែរ។
ការព្យាបាលឬសដោយមិនចាំបាច់វះកាត់

មនុស្សតែងតែឆ្ងល់ពីរបៀបយក wart ចេញដោយគ្មានការវះកាត់។ដើម្បីធ្វើដូចនេះអ្នកអាចប្រើមួនឱសថនិងដំណោះស្រាយ។
ជាទូទៅ មួនទាំងនេះមានផលប៉ះពាល់ដូចខាងក្រោមៈ
- ប្រឆាំងនឹងការរលាក;
- ថ្នាំសំលាប់មេរោគ;
- immunomodulatory;
- ប្រឆាំងមេរោគ;
- ថ្នាំសំលាប់មេរោគ។
លើសពីនេះ វាអាចមានផ្ទុកវីតាមីន E ដែលមានឥទ្ធិពលវិជ្ជមានលើការព្យាបាលផងដែរ ដោយសារវីតាមីនជាទូទៅពង្រឹងរាងកាយ និងកាត់បន្ថយហានិភ័យនៃការកើតឡើងវិញ។
វាជាការសំខាន់ដែលផលិតផលទាំងនេះគួរតែត្រូវបានប្រើសម្រាប់ warts plantar តែមួយនិងរាក់។ជាងនេះទៅទៀត ប្រសិនបើមានផលរំខានណាមួយកើតឡើង ចាំបាច់ត្រូវលាងសម្អាតថ្នាំដោយទឹកក្តៅឧណ្ហៗ ហើយស្វែងរកជំនួយពីគ្រូពេទ្យជាបន្ទាន់។
ដូច្នេះអាចព្យាបាលឬសបាន មានវិធីច្រើនយ៉ាងក្នុងការធ្វើ ប៉ុន្តែអ្នកមិនគួរធ្វើបែបនេះដោយមិនពិគ្រោះជាមួយវេជ្ជបណ្ឌិតជាមុនឡើយ ដើម្បីកុំឱ្យប៉ះពាល់ដល់សុខភាព។លើសពីនេះទៀតវាត្រូវបានហាមឃាត់យ៉ាងតឹងរ៉ឹងក្នុងការប្រើថ្នាំដោយខ្លួនឯងប្រសិនបើគ្រូពេទ្យដែលចូលរួមចេញវេជ្ជបញ្ជា contraindications ។
ការព្យាបាល papillomas នៅលើរាងកាយ
វិធីសាស្រ្តផ្នែករឹង
វិធីសាស្រ្តផ្នែករឹងទំនើបសម្រាប់ការព្យាបាល papillomas ធ្វើឱ្យវាអាចធ្វើទៅបានដើម្បីកម្ចាត់ពួកវានិងការពារការវិវត្តនៃជំងឺនេះឡើងវិញ។វិធីសាស្រ្តដែលប្រើជាទូទៅបំផុតគឺ៖
- Cryodestruction គឺជាការបំផ្លិចបំផ្លាញនៃការលូតលាស់ដោយបញ្ចេញពួកវាទៅសីតុណ្ហភាពទាប។
- Electrocoagulation គឺជាការ cauterization នៃការបង្កើតជាមួយនឹងចរន្តអគ្គិសនី កម្លាំង និងប្រេកង់ដែលត្រូវបានជ្រើសរើសអាស្រ័យលើទំហំ ប្រភេទ និងដង់ស៊ីតេនៃ papilloma ។
- ការដកឡាស៊ែរ។ប្រភេទនៃផលប៉ះពាល់គឺច្បាស់ពីឈ្មោះ។នីតិវិធីចំណាយពេលមិនលើសពី 15 នាទីនិងជួយកម្ចាត់ការលូតលាស់មិនល្អជារៀងរហូត។
ការព្យាបាលដោយថ្នាំ
ក្នុងចំណោមថ្នាំដែលប្រើគឺ celandine, castor oil, lapis pencil, Sani Skin និង Dermavit ។
ពួកគេបង្ហាញពីប្រសិទ្ធភាពខុសៗគ្នា ហើយមិនការពារការកើតឡើងវិញនៃជំងឺនេះទេ។គុណវិបត្តិចម្បងនៃការព្យាបាលដោយថ្នាំសម្រាប់ papillomas គឺការវិវត្តន៍ជាញឹកញាប់នៃប្រតិកម្មអាលែហ្សី។
ការការពារ papillomas
ដើម្បីជៀសវាងការលេចឡើងនៃការលូតលាស់ និងជៀសវាងការឆ្លងមេរោគ papillomavirus របស់មនុស្ស អ្នកគួរតែ៖
- ប្រើរបាំងពន្យារកំណើតអំឡុងពេលរួមភេទ។
- គោរពច្បាប់អនាម័យផ្ទាល់ខ្លួន ហើយប្រើតែកន្សែងផ្ទាល់ខ្លួន សាប៊ូ និងច្រាសដុសធ្មេញ។
- ពេលទៅងូតទឹកសាធារណៈ សូមកុំធ្វេសប្រហែសពាក់ស្បែកជើងកៅស៊ូ។
អ្នកក៏គួរតែធ្វើឱ្យទម្លាប់ប្រចាំថ្ងៃរបស់អ្នកមានលក្ខណៈធម្មតា ញ៉ាំអាហារមានតុល្យភាព បោះបង់ទម្លាប់អាក្រក់ និងជៀសវាងស្ថានភាពស្ត្រេស។កត្តាទាំងនេះមិនមែនជាមូលហេតុនៃជម្ងឺនេះទេ ប៉ុន្តែអាចបង្កឱ្យមានការវិវត្តរបស់វា ប្រសិនបើមេរោគមាននៅក្នុងខ្លួនរួចហើយ។













































































